
Endometriozis
Kronik bir hastalık olan endometriozis kadınlarda yaşam kalitesini azaltan, gebeliğe engel olabilen ve çoğunluklu geç tanı konulan bir jinek...
HPV, cinsel yolla en sık bulaşan virüslerden biridir ve bazı tipleri rahim ağzı başta olmak üzere genital bölge kanserlerine yol açabilir. Virüs çoğunlukla cinsel temas ve deri temasıyla bulaşır; prezervatif tam koruma sağlamaz. HPV enfeksiyonlarının büyük kısmı bağışıklık sistemi tarafından temizlense de bazı kadınlarda kalıcı hale gelerek yıllar içinde kansere dönüşebilir. HPV ayrıca genital siğillere neden olabilir. Rahim ağzı kanserinin en önemli nedeni HPV 16 ve 18 tipleridir. Düzenli smear ve HPV testleri erken tanı için büyük önem taşır. HPV aşısı ise enfeksiyon ve kanser riskini azaltmada en etkili korunma yöntemlerinden biridir.
| Seçenek | Özellikler | Fiyatlandırma | Artılar | Eksiler |
|---|---|---|---|---|
| Yaklaşım 1 | Daha hızlı başlangıç, temel ihtiyaçlara odaklı planlama | Muayene ve kapsamına göre değişir | Hızlı uygulanabilir | Kapsam sınırlı kalabilir |
| Yaklaşım 2 | Daha kapsamlı değerlendirme, çoklu parametre takibi | Detaylı plan düzeyine göre değişir | Daha bütüncül analiz | Daha fazla takip gerektirebilir |
HPV bir virüsdür. İnsan vücudunda enfeksiyon oluşturan 100’den fazla HPV tipi vardır. Bunların bir kısmı kanserojen olup, rahim ağzı ve diğer genital bölge kanserlerine yol açabilir.
HPV enfeksiyonunu alan kadınların yaklaşık %50’sinde bağışıklık sistemi antikor yani virüsle savaşan hücre üretimi gerçekleştiremez. Antikor üreten kadınlarda ise düzey oldukça düşüktür. Antikor üretilememesi veya düşük düzeyde üretilen antikorlar nedeni ile virüs vücutta kalıcı olabilir ve tekrarlayan enfeksiyonlara yol açabilir.
Cinsel birleşme olmadan, deri deri teması ile bulaşabilir. Siğil çıkmadığı, HPV taşıyıcılığı olduğu dönemdede bulaştırıcılık olabilir. Ancak lezyonlar çıkmasının ardından bulaştırıcılık artar. HPV virüsünü alan kadında ilk bir yılda %70 oranında, ikinci yılda %90 oranında bağışıklık sistemi tarafından virüs temizlenir.Sadece hastada enfeksiyon kalıcıdır. Kalıcı enfeksiyonun yüksek kanser riskli olması durumunda ise rahim ağzı kanseri oluşması yaklaşık 15-20 yıl sürer.
HPV (human papilloma) olarak isimlendirilen virüs etkisi ile oluşan, özellikle genital ve anal bölgede yerleşim gösteren bir hastalıktır. HPV virüsünün 6 ve 11 tipleri hastaların %90’ından çoğundaki etkendir. Genital bölge dışında ağız, burun, göz ve soluk borusundada yerleşim gösterebilir. Lezyonlar bazen tek veya çoklu sayıda, bazende tek ve oldukça büyük karnabahar görünümünde olabilir. Oral seks ile lezyonlar ağız içine bulaşabilir ve ağız mukozasında benzer lezyonlar çıkabilir. HPV ile temastan 4-6 hafta sonra genital siğil çıkabilir. Bu süre bazen 6-8 aya kadar uzayabilir.
Rahim ağzı kanseri her yıl 275.000 kadının ölümüne neden olur. Bu ölümlerin %80’i sağlık politikalarında tarama testleri yetersiz olan ülkelerde görülür. 15-44 yaş grubu kadınlarda 2. Sıklıkla görülen bir kanser olup en önemli risk faktörü HPV dir. Yani HPV oldukça bulaşıcı ve belirti göstermeyen bir virüs olup dünya sağlık örgütünün verilerine göre 10 kadından 1’inde mevcuttur. Yani bir halk sağlığı sorunudur. Diğer risk faktörleri çok eşlilik, erken yaşta cinsel ilişki, çok doğum, uçuk virüsü, uzun süre doğum kontrol ilacı, genital öyküdür. Genç kadınlarda cinsel temasla bulaşan hastalıklar arasında en sık görülendir.
Cinsel aktif kadının hayatı boyunca HPV ile karşılaşma oranı %80 olup oldukça yüksektir. HPV’li olan kadınların partnerlerinde de çoğunlukla HPV pozitiftir.
HPV 100 den fazla tipi olan bir virüstür. Bu çeşitli HPV lerinde yaklaşık 40 tipi rahim ağzını etkiler, bir kısmı rahim ağzı kanseri riskini artırır. Kanser riskini arttıran HPV’ler yüksek riskli HPV olarak tanımlanır..Bu gruplar HPV’nin kanser oluşturma ihtimallerine göre ayrılan gruplardır.
1-Yüksek risk: 16, 18, 45, 31,33, 52, 58, 35, 59, 56, 51, 39, 68, 73, 82
Rahim ağzı kanserinin %70’ înden sorumlu olan ise HPV 16 ve 18’dir.
2-Orta risk: 26, 53, 66
3-Düşük risk: 6, 11, 40, 42, 43, 44, 54, 61, 70, 72, 81
İnsan vücudunda bazı genler ve bu genlerin ürünleri hücrelerin kontrolsüz çoğalmasını engeller. Bunlar arasında p53 ve retinoblastom proteini oldukça önemli tümör baskılayıcı proteinlerdir. HPV kanser oluşturma özelliğine sahip sık görülen bir virüstür. Kanser oluşturması ise p53 ve retinoblastom proteinlerinin işlevliğini azaltarak olur. Böylece hücreler kontrolsüz çoğalabilir. Ancak her HPV enfeksiyonu sonrasında kansere dönüşüm olmaz.
Hpv cinsel yol ile bulaşır. Kondom HPV’den korunmak için yeterli değildir. Çünkü virüs deri teması ile bulaşabilir. bu virüs rahim ağzını yerleşir ve rahim ağzındaki hücrelerin kanser hücresine dönüşümünü sağlar. Rahim ağzı kanseri olan kadınların %96 sında HPV taşıyıcısıdırlar.
Hpv vücuda girdikten sonra %70’i ilk bir yılda, %90’ı iki yıl içinde vücuttan atılır. Sadece kadında enfeksiyon vücuttan temizlenmez. Vücutta kalan HPV enfeksiyonu bazı kadınlarda sadece taşıyıcı olarak vücutlarında kalır. Nadiren de HPV rahim ağzında öncelikle kanser öncüsü lezyonlar oluşturup, daha sonra kansere dönüşebilir. Bu süreç oldukça uzun olup yaklaşık 15-20 yıl süren bu dönemde tespit etmek oldukça önemlidir.
HPV ile karşılaştıktan sonra oluşan koruyucu antikorlar ise hızlı bir şekilde azalır. Bu nedenle koruyucu antikorlar ömür boyu vücutta kalmaz. Aynı HPV tipi ilerleyen yıllarda tekrar bir enfeksiyon oluşabilir. Bu durum tıp dünyasına HPV virüsüne karşı aşı geliştirme çalışmalarını başlatmıştır. Ve HPV aşısı geliştirilmiştir. HPV’ye karşı en iyi korunma aşıdır.
HPV aşısı virüsü içermez, virüs benzeri küçük parçalardan oluşur. Koruyuculuğun 20 yıl gibi uzun bir süredir. Aşı sonrası görülen yan etkiler, aşı yerinde ağrı, şişlik, kızarıklık, hafif ateş olabilir. Aşı yapılmadan önce yapılması gereken herhangibir test yoktur. Aşı yapılan kadınlarda aşı sonrası rahim ağzı kanseri ve siğillerin sıklığı araştırılmış. Özellikle aşıyı uyguladıkları sağlık politikalarına dahil eden bazı Avrupa ülkelerinde HPV nin yol açtığı hastalıklarda belirgin azalma olduğu görülmüştür. 9-13 yaş grubu kız çocukları aşılanması önemlidir. Bu yaş grubu hedef kitledir. Çünkü henüz HPV ile karşılaşmamıştır. 13 yaşını geçmiş ve aşılanmamış kız çocuklarının ve kadınlarında aşı programına alınması gerekir. Cinsel olarak aktif olan kadınların aşılanmasında sakınca olmamakla birlikte, aşının yararlı etkisi için daha önce HPV ile karşılaşmamış olmak önemlidir. Aşı öncesi virüsün taşıyıcılığıyla ilgili test yapmaya gerek yoktur.
Ciddi bir halk sağlığı sorunu olan rahim ağzı kanseri genç kadınlarda sıklıkla görülen kanserdir. Her yıl 493.00 yeni hasta oluşmaktadır. Özellikle gelişmemiş ülkelerin hastalığı olup, etkin ve yeterli tarama programının geliştiği toplumlarda sıklık azalmıştır. Erken tanıda %95 tedavi şansı vardır.
Rahim ağzı kanseri riskini artıran faktörler arasında en önemli etken HPV virüsüdür. Bu nedenle son yıllarda smear testinin yanında HPV denilen rahim ağzı kanserine yol açan virüsde tarama programına alınmıştır.
Bu test smear ve HPV DNA testinden oluşmaktadır. HPV pozitif olduğu durumda genellikle hangi tip HPV taşıdığını gösteren tetkiklerinde yapılması gerekir. Yüksek risk olarak belirlenen 16, 18, 31, 45 taşıyıcılığı olan kadınlar yakın takip edilmesi gereken gruptur.
Enfeksiyon ile karşılaştıktan 2 yıl içinde HPV enfeksiyonu güçlü bağışıklık sistemi olan kadınlarda yok edilir. kadında ise enfeksiyon kalıcı hale gelir. Kalıcı enfeksiyon gelişiminden 2-5 yıl sonra enfeksiyon ilerler ve CIN-1 denilen lezyona dönüşür. CIN-1 ilerlerse 4-5 yıl sonra CIN-2 ve CIN-3’e ilerler. CIN-2 ve CIN-3 ilerlerse 9-15 yıl sonra kansere dönüşür. Kadınların %20 sinde bu süreçde bir şikayet olmaz. Ama çoğu kadında ilişki sonrası kanama, kötü kokulu akıntı, düzensiz vajinal kanama olabilir. Hastalığın dahada ilerlemesi ile kilo kaybı, ağrı, idrar yapmada zorluk gibi şikayetler eklenebilir.
Bir lezyonun rahim ağzı kanserine ilerleme süreci uzun yılları bulduğu için erken tanı ile bu kanser önlenebilir ve tedavi edilebilir. Tarama ve takip programı çok net olup, her kadın tarama programına alınmalıdır. Tarama testi olarak etkin, ucuz ve güvenilir bir yöntem olan smear testi 1940 yılından itibaren uygulanır. Tarama programı yaş gruplarına göre farklıdır.
Bu tarama programı kanser riskini %3’den %0,5’e düşmektedir.

Basit, kolay ve ağrısızdır. Smear alınması için en uygun zaman adet başlangıcından 10-15 gün sonra olup, adetli iken yapılması önerilmez. Öncelikle jinekolojik masada hazırlanmanızın ardından hekiminiz spekulum kullanarak yumuşak uçlu bir fırça ile rahim ağzından ve vajinadan sürüntü örneği alır. Alınan örnek patoloji labarotuvarına gönderilir. Bu testin amacı rahim ağzında oluşabilecek kanser ve öncesindeki lezyonları erken dönemde yakalayabilmektir. Smear testinde anormal hücrelerin bulunması durumunda jinekoloğunuz HPV testi veya kolposkopi önerebilir. Smear sonucunda kanser veya kanser öncüsü hücre saptanmaması gerçekte hastada bu tür değişikliklerin olmadığı anlamına gelmeyebilir. Yani testin güvenilirliği 0 değildir. Bu nedenle bu yanlış negatiflikleri önleyebilmek için smear testi düzenli yapılmalıdır.
Hem tarama hemde takipte önemli bir testtir.30 yaşın altındaki kadınlarda yapılması önerilmez. Test için alınan örnekte kan, vajinal enfeksiyona ait akıntı ve vajinal fitil kullanılmamış olması gerekir. Smear alınma kurallarına uyularak örnek alınmalıdır. Eğer genital bölgede mevcut siğil veya benzeri bir oluşum mevcutsa bu lezyondan alınan örnektende HPV analizi yapılabilir. HPV testi sonucunda HPV varlığı araştırılır. HPV varlığında ise hangi tip HPV taşındığına dair ileri tetkik yapılır.
Smear testi bir tarama testidir. Test sonucunda anormal hücreler saptandığında ileri tetkikler yapılır. En önemli tanı yöntemi ise kolposkopi altında biyopsidir. Kolposkopi rahim ağzının bir mikroskop ile incelenmesidir. Bu inceleme sırasında normal olmayan alanlardan biyopsi alınır. Alınan biyopsi patolog tarafından incelenir. Biyopsi sonucuda normal olmayan hücreler geldiği takdirde tedavi yöntemleri konusunda hasta bilgilendirilmeli, ve uygun yöntem seçilmelidir.

Aktif HPV enfeksiyonu geçirmeyen, genital bölgede siğilleri olmayan kadınların normal doğum yapmasında sakınca yoktur. Ancak aktif HPV enfeksiyonu taşıyan kadınlarda doğum sezaryan olarak tercih edilebilir. Riskler anne adayı ile paylaşılmalıdır. Normal doğum sırasında vajinal kanaldan geçerken HPV virüsü bebeği etkileyebilir ve soluk borusunun başlangıç kısmında siğil benzeri oluşumlar yapabilir. Bu durumda bebekte solunum sıkıntısına yol açabilir.
HPV’nin yol açtığı siğil ve rahim ağzı yarasına yönelik yapılan tedavilerde HPV vücuttan atılmaz. HPV virüsün oluşturduğu klinik bulguları yok eder ama taşıyıcılık tedavi edilemez. HPV’nin yok olabilmesi ancak vücudun koruyucu hücreleri ile yani bağışıklık sistemi ile sağlanabilir. Bu nedenle HPV taşıyan kadınların bağışıklık sisteminin güçlü olmasını sağlamak için, bu hastaların spor yapması, dengeli beslenmesi ve sigara içmemesi önerilir.
HPV taşıyan tüm kadınlar partnerlerine bilgi vermelidir. Erkeklerde de HPV’ye yönelik aşılama yapılabilir. Bu nedenle ilişki öncesi HPV taşıyan çiftler mutlaka hekimlerine başvurmalıdır.
Çocularda görülen genital siğiller sık tekrar etmesi ve bulaşma yolundaki şüpheler nedeni ile sosyal birtakım sorunlara yol açmaktadır.Kız çocuklarında erkeklerden daha sık görülmektedir. Kızlarda daha sık görülmesinin nedenleri :
Bulaşma yolunu belirlemek oldukça zordur ancak cinsel istismar varlığı araştırılmalıdır. Çocuklarda görülen genital siğillerde cinsellik dışı geçiş daha sık görülür. Yerleşim yeri sıklıkla anal bölge ve çevresidir.
Tedavi: çocuklarda siğil tedavisi oldukça zor ve tekrarlayıcıdır. Sayıca artmayan ve büyümeyen siğillerde tedavisiz izlem yoluda seçilebilir.
Genital siğiller mutlaka tedavi edilmelidir, aksi takdirde lezyonlar hızlıca büyüyüp çoğalabilir. Tedavi değişik yöntemler uygulanılarak yapılabilir. Unutulmaması gereken tedavinin ağrısız olacağı ve lokal anestezi ile yapılabileceğidir. Tedavi süresi lezyonların yaygınlığına ve büyüklüğüne göre değişmekle beraber 5-10 dakikayı geçmemektedir. Tek seansta yakılamayan büyük ve yaygın lezyonlarda genelikle 1 hafta ara verilerek 2. ve 3. seanslar yapılabilir. Müdahale sonrası normal hayatınıza devam edebilirsiniz.
Genital siğil tekrarlayıcı olması nedeni ile birçok kadında büyük endişe yaratır. Yanlış bir bilgi ise genital siğillerin kansere yol açtığının düşünülmesidir. Siğiller kansere dönüşmez. Kansere yol açan HPV tipleri ise siğile yol açmaz.
HPV’ye karşı yapılan tedavi HPV’nin neden olduğu klinik bulguları yok etmektedir. Yani HPV kalıcıdır. HPV’nin vücuttan atılması ancak bağışıklık sisteminin gücü ile olur. Bu nedenle siğil ile ilgili tedavi alan kadınlara bu durum aanlatılmalı. Çünkü tekrarlayan enfeksiyonlar psikolojik sorunlara yol açabilir.

Vajinismus • Kürtaj • Fonksiyonel Tıp • Menopoz • Genital Estetik • Longevity

Kronik bir hastalık olan endometriozis kadınlarda yaşam kalitesini azaltan, gebeliğe engel olabilen ve çoğunluklu geç tanı konulan bir jinek...
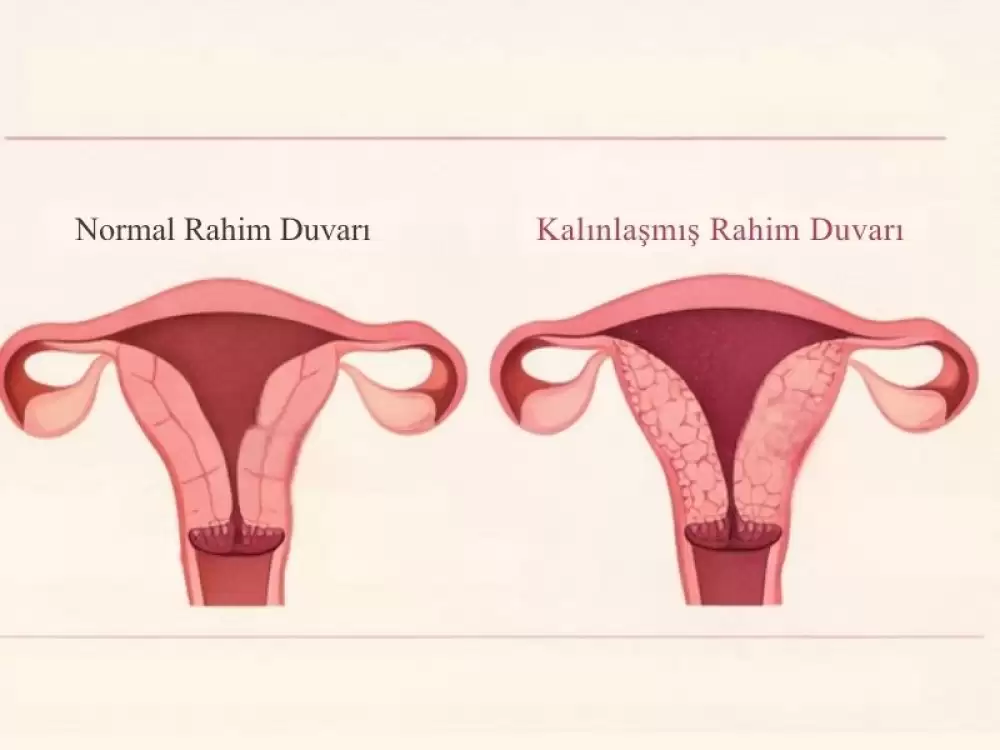
Rahim duvarı kalınlaşması, rahmin iç yüzeyini döşeyen endometrium tabakasının ultrason değerlendirmesinde beklenenden kalın görünmesiyle gün...
Vajinal enfeksiyon, vajinanın doğal dengesinin bozulmasıyla birlikte kaşıntı, yanma, akıntı ve koku gibi şikayetlerin ortaya çıkabildiği bir...